«Это абсолютный популизм, который пойдет во вред делу»
Министр здравоохранения Вероника Скворцова — об идее объединения ПФР, ФСС и ФОМС, внедрении новой системы лекарственного обеспечения и революционном препарате от рака
Через два-три года в России внедрят новую систему лекарственного обеспечения, по которой льготники будут получать препараты в амбулаторных условиях бесплатно, все остальные пациенты — покупать их со значительной скидкой. А в ближайшие месяцы зарегистрируют отечественный препарат анти-PD-1 — он успешно прошел клинические исследования и эффективен при меланоме с метастазами, а также при некоторых формах рака легкого и почки. Кроме того, школьников со следующего года планируют обучать азам медпомощи, а на экранах появятся фильмы и сериалы, пропагандирующие ЗОЖ. Об этом, а также о причинах, по которым Минздрав выступает против идеи объединения ПФР, ФСС и ФОМС, в интервью «Известиям» рассказала министр здравоохранения России Вероника Скворцова.
Рывок к долголетию
— Перед Минздравом стоит задача снижения смертности в стране на 17% за шесть лет и повышения к 2024 году ожидаемой продолжительности жизни до 78 лет. Каким образом это будет достигнуто?
— Международный опыт показывает, что для большинства стран мира путь от продолжительности жизни в 73 года до продолжительности жизни в 78 лет занимал больше трех десятилетий. В скандинавских странах — 36–38 лет, в США — 31 год. Самые короткие сроки, известные в мире, — 15 лет в Японии и в 13 — в Эстонии.
Перед нами стоит задача пройти этим путем за шесть лет. Для того чтобы можно было сделать такой беспрецедентный рывок, мы проанализировали все факторы, которые влияют на состояние здоровья человека.
Самый большой вклад в здоровье вносят сами люди. Не менее 60% — условия и образ жизни человека, то, как он питается, как двигается, есть ли у него гиподинамия, насколько он подвержен стрессам. Ну и влияние алкоголя и табака. Этот мощнейший блок является для нас важной мишенью для воздействия.

Фото: ИЗВЕСТИЯ/Павел Бедняков
10–15% влияния оказывает микро- и макроэкология. Это природа и климат, на которые сложно влиять. Микронутриентное окружение и санитарно-эпидемиологическое состояние, на которые воздействовать уже проще.
Конечно, это и медицинское сопровождение. Что нужно каждому человеку для того, чтобы он долго оставался здоровым и активным?
Прежде всего, в шаговой доступности — комплекс разных мер профилактики. Это первичная профилактика инфекционных заболеваний с помощью вакцинации и неинфекционных заболеваний — путем коррекции факторов риска. Если уже выявляются хронические заболевания, то наблюдение и вторичная профилактика, направленная на стабилизацию состояния и предотвращение обострений и прогрессирования болезни.
Также в «шаговой доступности» человек должен иметь доступ к лечебной помощи при самых распространенных, но не угрожающих жизни состояниях и заболеваниях.
Фото: ИЗВЕСТИЯ/Александр Казаков
В пределах «золотого часа» у каждого человека должна быть возможность получения экстренной специализированной медицинской помощи при жизнеугрожающих состояниях — инсульте, инфаркте миокарда, интоксикациях и комах, комбинированных травмах. Для этого мы создали специально оснащенные и укомплектованные межрайонные центры второго уровня.
Кроме того, каждый человек при сложном заболевании должен иметь доступ к высокотехнологичной медицинской помощи, которая оказывается чаще планово в региональных центрах третьего уровня или в федеральных центрах.
Это и есть суть так называемой трехуровневой системы оказания медицинской помощи, которую мы разработали и впервые апробировали в рамках «сосудистой программы». Наша программа получила высокую оценку во всем мире и сейчас имеет много последователей.
— Где еще работает такая система?
— На прошлой неделе я вернулась со Всемирной ассамблеи здравоохранения. Выступая в Женеве, представители многих стран ссылались на нашу трехуровневую модель. Прежде всего, это страны с обширной территорией и неравномерной плотностью населения. Например, Китай, Казахстан и другие. В свое время наша модель получила золотую медаль Всемирной организации по борьбе с инсультом. Впервые предложенные и внедренные в России первичные и комплексные (региональные) сосудистые центры стали эталоном «противоинсультной сети» в европейских странах.
Уроки ЗОЖ
— В чем суть новой модели общественного здоровья, о которой недавно говорила вице-премьер Татьяна Голикова?
— В нацпроекте «Демография» мы создали специальный проект по развитию системы общественного здоровья и формированию здорового образа жизни. Проект включает много составных частей. В том числе развитие нормативно-правовой базы, которая работает на всей территории страны и помогает нам делать окружающую среду свободной от табачного дыма, ограничивать продажу табака и алкогольных напитков.
Законодательство будет развиваться и в сторону организации здорового питания, устранения дефицита важных для человека микронутриентов.

Фото: ИЗВЕСТИЯ/Павел Бедняков
— Какие добавки будут входить в базовые продукты?
— Фактически все 85 регионов нашей страны имеют тот или иной уровень йододефицита. Потребление йода в России составляет в среднем не более 80 мкг в сутки, что в 3–4 раза меньше нормы — 150–250 мкг. Мы подготовили законопроект по йодированию пищевой соли, в том числе используемой в хлебобулочных изделиях. Эта простая мера позволит сразу для всего населения страны осуществить профилактику заболеваний щитовидной железы, замедлить развитие сосудистых заболеваний, а при беременности у женщин — обеспечить физиологическое ее течение с хорошим вынашиванием ребенка.
— Что нас еще ждет в рамках развития модели общественного здоровья?
— Мы создаем библиотеку лучших территориальных и корпоративных практик формирования здоровьесберегающей среды. Очень важно, чтобы в каждом населенном пункте идея здоровьесбережения сопровождала все, что происходит в социуме.
Переформатируем сеть центров здоровья и наших профилактических центров в цнтры общественного здоровья и хотим иметь один такой центр на 200–250 тыс. населения на всей территории нашей страны.
Будем формировать программу здорового образа жизни для каждого населенного пункта и внедрять ее. Это очень важно и должно быть массовым. Мы очень надеемся на помощь волонтеров и социально ориентированных некоммерческих организаций. Тесно взаимодействуем с Министерством спорта.

Фото: ИЗВЕСТИЯ/Александр Казаков
Еще мы вместе с Министерством просвещения готовим обновление образовательно-воспитательных программ. Они будут направлены на создание такой системы ценностей человека, которая включает формирование здорового образа жизни и неприятие деструктивного поведения, вредных привычек.
— Практические занятия будут? В Скандинавии, например, есть уроки, на которых детей учат чистить зубы.
— Вы абсолютно правы. Кроме учебников для четырех возрастных групп будут дневнички, как когда-то по природоведению. Личной гигиене нужно обучать детей с трех до шести лет. Дети постарше могут усваивать более сложные знания: как можно регулировать состояние здоровья, на что надо обращать внимание.
— Что будут уметь ученики средних и старших классов?
— Измерить пульс, давление, температуру, знать, что делать, если произошел какой-то сбой в организме, как вызвать «скорую». Старшие дети — 10-е и 11-е классы — должны уметь оказывать первую помощь.
— Когда появятся такие уроки?
— Мы очень торопимся и хотим, чтобы это было внедрено в будущем году. Самое главное, чтобы это не было только на школьных занятиях.
Мы активно взаимодействуем и с Министерством культуры, с которым у нас есть общие замыслы создания новых фильмов, сериалов, которые нам помогут.
— То есть появятся фильмы и сериалы, пропагандирующие ЗОЖ?
— Да, мы хотим этим заниматься. А еще мы очень рассчитываем на СМИ. От того, как СМИ будут участвовать в реализации этого проекта, очень многое зависит. Люди по-прежнему зависимы и от телевидения, и от печатных изданий. Большая часть молодежи черпает информацию в социальных сетях, так что нужно будет и об этом позаботиться, сделать единомышленниками операторов соцсетей.
Лекарственное обеспечение
— Какие болезни сейчас лидируют среди причин смертности?
–—Сердечно-сосудистые. Но раньше в структуре смертности они занимали 70%, сейчас — чуть меньше 50%, потому что люди стали жить дольше и доживают до следующих запрограммированных причин смерти. Таких как, например, онкологические заболевания. Раньше они составляли менее 12%, сейчас уже 16%, второе место в структуре смертности.
Но сейчас лишь четверть сосудистых смертей связана с «острыми» состояниями: инсультами и инфарктами миокарда, поскольку смертность при них за последние годы нам удалось снизить почти в два раза. 75% сосудистых смертей обусловлена декомпенсацией хронических состояний, таких как хроническая ишемическая болезнь сердца или миокардиопатия.

Фото: ИЗВЕСТИЯ/Павел Бедняков
— Почему такие пациенты умирают?
— Если человек переносит острое сосудистое нарушение или операцию на сосудах, то в течение не менее двух лет после этого, а иногда и пожизненно, он должен принимать медикаментозную терапию. Если этого не делать, в 70% случаев острые сосудистые нарушения повторяются в течение первого года с момента инсульта или инфаркта. Причем каждый последующий эпизод — тяжелее предыдущего.
В соответствии со специальным постановлением правительства каждый регион должен в своем бюджете выделять средства на помощь в лекарственном обеспечении пациентов, перенесших острые сосудистые нарушения. Многие регионы в полной мере выполняют свои обязательства. Но иногда мы видим и нарушения на региональном уровне. Поэтому было бы правильнее принять системное решение для всей страны, чтобы человек не зависел от эффективности региональных властей.
— Такое решение есть?
— Мы надеемся, что за 2–3 года перейдем к новой системе лекарственного обеспечения в амбулаторных условиях. Человек на основании электронного рецепта будет получать необходимое лекарство по референтной цене с полным или частичным государственным возмещением его стоимости. Так, для льготных категорий граждан лекарства будут полностью бесплатными, а для остальных — со скидкой.
— Это коснется и дорогостоящих препаратов?
— Дорогостоящие лекарства как передавались бесплатно, так бесплатно передаваться и будут. На централизованные закупки лекарств на федеральном уровне тратится более 100 млрд рублей в год. Мы настроены на то, чтобы группа высокозатратных препаратов расширялась.
Уже несколько лет у нас нет жалоб по поводу обеспечения высокозатратными лекарствами, нет отсроченных рецептов, всё закупается и доводится по понятному прозрачному регистру.
Нет проблем и с лекарственным обеспечением из системы ОМС — в круглосуточных и дневных стационарах, по скорой помощи.

Фото: ИЗВЕСТИЯ / Зураб Джавахадзе
Остается одна проблема: по закону в амбулаторных условиях с лекарствами помогают только определенным категориям граждан. Чтобы расширить круг этих людей, мы и начали процесс перехода из сегодняшней системы льготного обеспечения в более эффективную и современную систему возмещения стоимости лекарств. Но, чтобы ее запустить, необходимо во всех регионах внедрить полноценную информационную систему лекарственного обеспечения, включив в нее все аптеки, медицинские организации, склады, чтобы прослеживать движение каждой упаковки до конкретного потребителя.
— Цифровые технологии приходят в Минздрав?
— Это один из важнейших приоритетов нашего развития. Условие для эффективной работы всей системы. Так, для новой модели амбулаторного лекарственного обеспечения необходимо внедрить электронные рецепты, тогда можно будет проконтролировать всю цепочку движения лекарства к пациенту. Необходим единый для страны регистр всех пациентов, которым требуется амбулаторное лечение. Список препаратов должен быть также единым и соответствовать ЖНВЛП, а не составлять, как в некоторых регионах, всего 10% от него.
Поскольку на протяжении 25 лет полномочия по амбулаторному лекарственному обеспечению остаются у регионов, мы видим существенные различия в этой сфере. В стационарах различия мы преодолели, перейдя в последние годы на единую тарифную систему в ОМС.
Помощь пожилым
— Мы сейчас боремся за увеличение продолжительности жизни. Но у долголетия есть и оборотная сторона — будет расти число пациентов с деменциями. Наше здравоохранение готово к этому?
— Мы это все понимаем и готовились последние годы, создали специальные программы дополнительного обучения для всех участковых терапевтов и врачей общей практики по вопросам геронтологии и гериатрии.
Если на участке в первичном звене больше 40% лиц старше 60 лет, выделяются дополнительные ставки фельдшера, который должен оказывать патронажную помощь на дому.
Кроме того, на каждые 20 тыс. человек старше 60 лет в поликлиниках открываются кабинеты отдельного специалиста — гериатра. Профессиональный стандарт этого врача разработан и принят. Сейчас у нас около 350 врачей-гериатров, а нужно нам около 2 тыс., чтобы обеспечить все население.
В рамках проекта «Старшее поколение» со следующего года мы вводим дополнительное обследование для лиц старше 60 лет на все наиболее частые возраст-ассоциированные синдромы и патологические состояния.

Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
Для обеспечения доступности обследования для людей старше трудоспособного возраста, проживающих в сельской местности, в этом году все регионы закупят специальные транспортные средства, чтобы уже с IV квартала предоставить возможности комфортной транспортировки в районные медицинские центры.
Мы начинаем создавать сеть геронтологических центров. К концу этого года будет создано семь региональных центров, в следующем — еще 61 новый центр. Наша задача, чтобы к 2024 году в каждом регионе работал геронтологический центр, в котором можно обследовать и лечить пациентов старших возрастных групп, в том числе применяя высокотехнологичные методы диагностики и хирургии.
Офтальмологические, урологические, сосудистые операции у людей старше 80 и 90 лет сейчас стали качественной рутинной практикой. За два года мы в 2,5 раза увеличили число высокотехнологичных операций в этой возрастной группе.
Это стало возможным благодаря развитию не только геронтологии, но и анестезиологии. Ведь раньше страх был связан не с тем, что хирурги не смогут прооперировать пожилого человека, а с тем, выдержит ли его сердце. Выдерживает, если человека правильно готовить к операции.
Жидкостная биопсия — против рака
— Нас ждут обязательные медосмотры. А какого эффекта вы от них ждете — насколько вырастет выявляемость заболеваний, продолжительность жизни? У Минздрава есть какие-то расчеты?
— Достаточно взять под контроль один фактор риска — артериальную гипертонию, и в три раза снижается число инсультов. Это доказано во всем мире.
Если мы выявляем нарушение толерантности к глюкозе, то берем этот фактор под контроль, и тогда не сформируется диабет.
Примерно с 2014 года мы начали работу по увеличению ранней выявляемости онкологических заболеваний, то есть выявляемости на первой-второй стадиях процесса, когда еще нет метастазов и достаточно убрать первичный очаг, чтобы больной выздоровел. Если ранняя выявляемость в среднем была около 40%, то сейчас — 56%. А при раке молочной железы уже сейчас более 70%, при раке шейки матки — более 80%. Лучший показатель в мире — 70% выявленных на ранней стадии онкозаболеваний. Пока мы поставили перед собой целевой показатель 63% на 2024 год, но это не значит, что мы на этом хотим остановиться.

Фото: РИА Новости/Алексей Сухоруков
— Но есть онкологи, у которых совершенно другая точка зрения. Они говорят, что мы просто получим эпидемию диагнозов. А на рак, который быстро развивается и убивает человека, никак не повлияют ни скрининги, ни диспансеризации.
— Я не могу согласиться с этим. Есть невизуализируемые виды рака, которые пока плохо выявляются на ранних стадиях. В первую очередь это типы рака поджелудочной железы, при которых запущенность, или четвертая стадия, выявляется в 40% случаев.
Онкологи говорят не о том, что не надо рано выявлять, а о том, что есть формы, которые сложно выявить на ранней стадии и они очень быстро развиваются.
— То есть люди с определенными видами рака априори обречены?
— В настоящее время в рамках кластера инновационного развития Минздрава России мы разрабатываем новые методы диагностики онкологических заболеваний на основе жидкостной биопсии. Это молекулярно-генетическое исследование крови человека с выявлением микро-ДНК или микро-РНК опухолевой ткани.
Этот метод позволяет выявлять онкологический процесс не только на ранних стадиях, но и задолго до его клинической манифестации, иногда за 3–5 лет.
Будущее онкологии будет совсем иным, появятся другие методы прогнозирования и действительно очень ранней диагностики.
— Когда станут доступны эти методы?
— Они сейчас находятся в активной разработке, некоторые из них прошли доклинические исследования — на животных, некоторые препараты находятся в клинических исследованиях. Отечественный препарат анти-PD-1 прошел клинические исследования и в ближайшие месяцы будет зарегистрирован. Препарат оказался эффективным, он работает даже тогда, когда процесс уже запущен.
— Он может побороть метастазы?
— Да. Он работает при меланоме с метастазами, при определенных формах рака легкого с метастазами. При определенных видах рака почки тоже убирает метастазы. Конечно, это не решение всех проблем.

Фото: ИЗВЕСТИЯ/Павел Бедняков
Генетическая структура даже одного и того же рака различна у разных людей. Молекулярно-генетическое исследование должно проводиться не только в целом крови пациента, но и ткани его опухоли и не один раз. Как выяснилось, в ходе лечения генетический код опухоли меняется. То есть мы начинаем лечить одну опухоль, а она трансформируется и требует изменения химиотерапии.
В перспективе лечение онкологических заболеваний должно стать полностью индивидуализированным. Это так называемая «медицина 4 «П»: предиктивная (прогнозная), профилактическая, персонализированная и партисипативная, то есть подразумевающая активное вовлечение самого человека в его лечение и заботу о здоровье.
Что нас ждет
— Вы недавно заявили, что за последние три года у нас в полтора раза увеличилось количество трансплантаций. Но для дальнейшего развития этого направления нужен закон, в котором были моменты, касающиеся детского донорства и создания федерального регистра доноров. А его уже несколько лет никак не внесут в Думу. В чем проблема?
— Мы приняли все нормативные акты, связанные с констатацией смерти мозга и у взрослых, у и детей. Особенно сложно было принять такой акт для детей, потому что их мозг намного более пластичен, чем мозг взрослых. У ребенка констатировать смерть очень сложно, потому что бывают ситуации, когда даже после годовой комы ребенок выходит из этого состояния. Чтобы верифицировать смерть мозга у ребенка, нужны существенно более сложные технологии. Достаточно долго наши эксперты готовили этот документ и консенсусом его приняли. Сейчас он работает, поэтому с этим проблем нет.
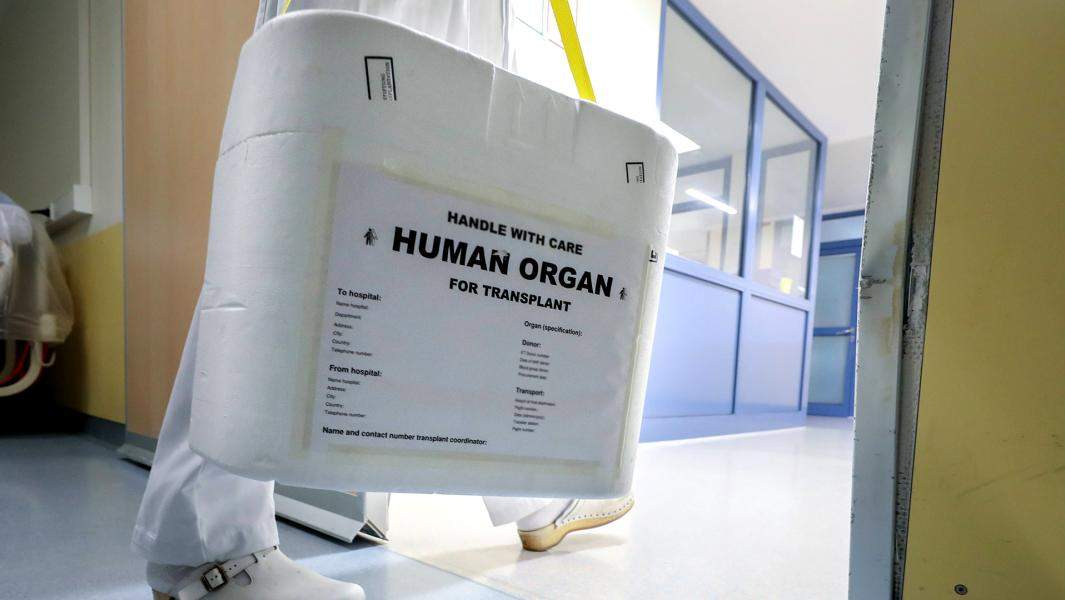
Фото: Global Look Press/Rainer_Droese
Часть из подготовленного большого закона, связанную с подготовкой органов потенциального донора, мы изъяли и приняли отдельно два года назад в виде «малого закона», поскольку понимали, что с большим законом всё идет не так быстро, а развивать донорство было необходимо. Этот закон стал чрезвычайно значимым для страны, потому что впервые ввел определение донорства как отдельной юридической и медицинской процедуры и позволил выделять финансовые средства из федерального бюджета на помощь регионам в этой сфере.
Новый закон по донорству и трансплантации органов чрезвычайно важен, так как должен закрепить специальный координационный механизм, управляющий всей системой регистрации потенциальных и реальных доноров, органов, которые могут быть пересажены, единой национальной очередью ожидания донорских органов пациентами, обреченными без трансплантации на смерть.Это прозрачный, хорошо продуманный и отрегулированный механизм, который должен работать независимо от реанимационной службы и трансплантологов, исключая все возможные конфликты.
Реаниматолог не должен думать о том, что человек может быть потенциальным донором, его задача — биться до конца за каждого пациента. Работа трансплантолога зависит от наличия донорских органов. Чтобы не было этого клинча, необходима абсолютно нейтральная служба. Она должна быть независимым мостиком между теми, кто спасает жизнь до последнего, и теми, кто получает донорские органы.
Служба отвечает за правильное донорство, за сохранение органов, чтобы их функционально сохранными можно было довезти до реципиента. Закон об этом. Он сложный потому, что касается самых сокровенных для каждого человека материй — отношения к телу человека после его смерти. Там прописана масса нюансов.
— Сколько еще придется ждать этого закона?
— В целом он уже согласован со всеми, за пять лет прошел обсуждение на всех площадках. Очень надеюсь, что он будет вноситься в какой-то ближайшей перспективе. Боюсь делать прогнозы, но он нужен.
— Какие новые прививки могут появиться в национальном календаре?
— Уже в 2020 году планируем включить прививки против ветряной оспы и ротавирусной инфекции. Эти две инфекции желательно брать под контроль. Наш календарь постоянно модифицируется. От гемофильной инфекции мы прививали только детей до годика из групп риска, сейчас понятие групп риска у нас резко расширилось.
Постоянно расширяется вакцинация от сезонного гриппа, которая тоже является частью национального календаря прививок. За десять лет больше чем в 13 раз снизилась заболеваемость гриппом, а смертность снизилась больше, чем в 20 раз. В мире снимают передачи о том, как Россия с этой ситуацией справилась.
Борьба за фонды
–— Некоторые эксперты предлагают объединить ПФР, ФОМС и ФСС в единую структуру. Минтруд говорит, что нужно преобразовать их в публичные компании. У Минздрава есть позиция по этому поводу?
— Жесткая позиция. Мы считаем, что это абсолютный популизм, который пойдет во вред делу, за которое мы отвечаем, — сохранение здоровья людей. Хотя формально Пенсионный фонд, Фонд социального страхования и Фонд обязательного медицинского страхования считаются социальными фондами, они имеют не просто разные, но противоположные характеристики и принципы работы.
Пенсионный фонд и соцстрах касаются не всего населения страны, а определенных категорий населения, осуществляют адресные выплаты целевым категориям, причем различающиеся по объему, что зависит от многих факторов.

Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
Совершенно иная ситуация с Фондом обязательного медицинского страхования. Это солидарный механизм, включающий все население страны, который полностью формируется за счет страховых взносов работодателей за работающее население и регионов — за неработающее население. С 2013 года он основан на едином для каждого гражданина подушевом финансовом нормативе, и регионы получают ресурсы из этого фонда в зависимости от численности в них населения, с учетом коэффициентов межрегиональной дифференциации.
Таким образом, главным принципом работы фонда ОМС является принцип социального равенства. По сути, это оцифровка главного права каждого человека на охрану здоровья, которое закреплено Конституцией РФ.
Автономный характер фонда позволил даже в периоды тяжелых финансовых кризисов, когда резко падали доходы населения, не только сохранить, но и повысить объемы медицинской помощи.
Благодаря введению с 2014 года единой тарифной политики и единых способов оплаты на территории всей страны, мы ликвидировали межрегиональные различия в оплате одних и тех же видов медицинской помощи. А еще в 2011 году различия доходили до 25 раз. Теперь каждый человек может выбирать медицинскую организацию для получения специализированной помощи не только в своем регионе, но и любом другом. Нет препятствий для следования денег за пациентом из единого перераспределяемого фонда. Все финансовые механизмы отработаны и стабильны. Все территориальные программы ОМС с 2013 года бездефицитны.
При этом ФОМС в отличие от Пенсионного фонда и соцстраха — не только финансовый «мешок», у него есть нефинансовые функции, которые значительно расширились за последние годы: экспертиза полноты и качества оказанной медицинской помощи, правильности маршрутизации больных, соблюдения клинических рекомендаций и стандартов.
За последние два года мы сформировали специальный институт страховых представителей, сейчас это больше 11 тыс. человек по всей стране, которые защищают права застрахованных.
Мы постоянно расширяем их функции. С прошлого года они начали рассылать SMS-оповещения с приглашением на профилактические осмотры и диспансеризацию. Сейчас наша задача — оповещать о результатах диспансеризации без нарушения врачебной тайны, в виде сообщения: «Вы попали в такую-то группу здоровья. Вам требуется наблюдение с такой-то регулярностью у такого-то специалиста».

Фото: ИЗВЕСТИЯ/Павел Бедняков
Мы запланировали в рамках национального проекта «Здравоохранение» развитие службы страховых представителей и создание в каждом регионе специальных офисов защиты прав пациентов.
Механизм ФОМС никак не может быть смешан с совершенно другими фондами, сформированными по противоположным принципам. Более того, финансовые проблемы в других социальных сферах могут негативно повлиять на целостность и четкую организацию столь значимой для людей системы ОМС, являющейся базой для бесплатного оказания медицинской помощи.
— Вы не планируете реформирование системы ОМС?
— Мы планируем дальнейшее совершенствование работы фонда. И за счет усложнения функционала страховых медицинских организаций и страховых представителей, и за счет внедрения цифровых технологий. Мы планируем развивать то, что сейчас работает безотказно и хорошо.
— О софинансировании речь не идет?
— У нас по Конституции медицинская помощь оказывается бесплатно в государственных муниципальных учреждениях. Сейчас нас встречают как лидеров в глобальном здравоохранении. Потому что то, к чему пришло международное сообщество сейчас, — идея всеобщего охвата медицинскими услугами, — впервые появилось и существенно укрепилось в России. Достижение всеобщего охвата медицинской помощью — это одна из 17 целей устойчивого развития Организации объединенных наций. В сентябре ей будет посвящена встреча высокого уровня Генеральной Ассамблеи ООН в Нью-Йорке.
Коллеги из других стран не могут понять, как мы достигаем всеобщего охвата медицинской помощью с учетом огромной и разнообразной территории России.
Мы этого достигаем в том числе благодаря совершенно автономному и продуманному механизму финансирования. Конечно, нам надо дальше развиваться, у нас еще огромное количество проблем, которые мы осознаем и преодолеваем.
Собственно, национальные проекты как раз и направлены на то, чтобы мы осуществили новый качественный скачок за 6–7 лет. Наше развитие нацелено на комплексные преобразования, касающиеся всех аспектов здравоохранения, для увеличения продолжительности здоровой активной жизни россиян.
Источник: ИЗВЕСТИЯ






